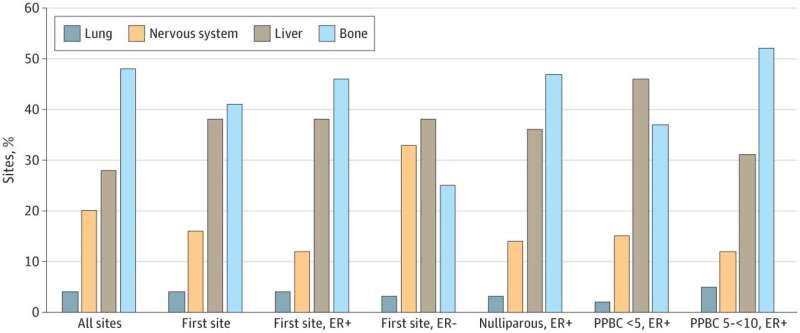
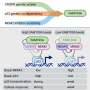
近期分娩组以来雌激素受体(ER)状态和时间的转移部位。分析包括总共1787例已知转移位点(包括396例患者的人均多个转移位点),387例已知第一转移位点的患者,282例ER阳性(ER+)疾病患者,88例ER阴性(ER−)疾病患者,77例未生育的ER+疾病患者,83例在分娩后5年内诊断为ER+疾病患者(PPBC <5), 58例在分娩后5至10年内诊断为ER+疾病患者(PPBC 5-<10)。信贷:JAMA网络开放(2022)。DOI: 10.1001 / jamanetworkopen.2022.36763
分娩后五年内出现的乳腺癌更有可能扩散并致命。此外,一项新的研究表明,近期分娩本身就是乳腺癌进展的独立危险因素。
研究结果表明,目前的临床指南没有考虑产后状况,不能准确预测癌症复发的风险,并指导最佳的治疗策略年轻患者。
“这深远的影响资深作者Pepper Schedin博士说,他是细胞、发育和癌症生物学在OHSU医学院和OHSU奈特癌症研究所。“产后诊断可能会让那些看起来预后良好的女性进入高风险类别。”
一篇描述这项研究的论文今天发表在JAMA网络开放。OHSU奈特癌症研究所的科学家Zhenzhen Zhang博士和Solange Bassale硕士是该研究的共同第一作者。
研究人员证实了怀孕和乳腺癌该研究是与肯·史密斯博士合作,他是该论文的共同高级作者,也是犹他大学亨茨曼癌症研究所家庭研究和人口科学的杰出教授。该数据库结合了全州的出生和死亡记录,犹他州癌症登记处的数据,以及来自全州住院和门诊记录的患者记录。
最后一项研究包括2970名45岁或更年轻的乳腺癌患者,其中860人从未生过孩子。根据最近一次分娩的时间进行了分类:在5年内确诊,在5到10年内确诊,在分娩后10年或更长时间确诊。
与未生育的女性相比,在分娩后5年内被诊断出乳腺癌的女性患转移癌(癌症扩散到其他器官)的风险要高出50%,乳腺癌特异性死亡的风险也是如此。这些增加的转移和死亡风险与肿瘤分期或雌激素受体状态无关——这些因素现在被用来判断癌症可能有多严重,并决定哪种治疗是合适的。
没有雌激素受体的乳腺癌被称为er阴性肿瘤,通常被认为比er阳性肿瘤更危险。但在研究人群中,er阴性和er阳性肿瘤中进展的女性比例是相同的。进展到转移的主要危险因素不是ER状态,而是分娩后5年内被诊断为乳腺癌。
“这并不符合我们对er阴性疾病的所有了解,”Schedin说。
在早期的研究中,Schedin和同事们发现了产后乳房的变化如何改变乳腺癌的发展。在哺乳期结束时,大多数泌乳细胞进行程序化细胞死亡这个过程叫做退化。这是一个类似于伤口愈合的炎症过程,在使用小鼠模型的研究中,Schedin的实验室揭示了退化是如何创造一个促进肿瘤的环境的。使用来自乳腺癌患者研究人员发现,有证据表明,退化在乳腺组织的基因活动模式中留下了持久的印记,这可能有助于肿瘤转移。
Schedin的团队还在小鼠研究中表明,当肝脏从怀孕和哺乳的需求中恢复时,它会成为逃脱癌细胞扎根和生长的诱人着陆点。类似的过程似乎也发生在女性分娩后的肝脏中。这项新研究发现,在分娩后五年内确诊的女性中,肝脏转移的几率很高。
“这是一个双重问题,”Schedin说。“复旧导致早期肿瘤细胞离开乳房。这些癌细胞发现肝脏是建立转移性肿瘤的重要宿主。”
考虑产后状况有助于临床医生对乳腺癌的侵袭性做出更准确的预测,并指导治疗决策,比如手术后是否需要化疗以移除肿瘤。Schedin说,这些知识甚至可能促成新的、更有效的治疗策略。
知道产后病例显示出明显的基因表达特征,就有可能开发出专门针对产后癌症中活跃的信号通路的治疗方法。
更多信息:Zhenzhen Zhang等人,犹他州自近期分娩以来按时间划分的早发型乳腺癌结局,JAMA网络开放(2022)。DOI: 10.1001 / jamanetworkopen.2022.36763
期刊信息:JAMA网络开放
所提供的俄勒冈健康与科学大学