瑞安·雷诺兹(Ryan Reynolds)敦促45岁的人进行肠癌筛查。但在40多岁时进行筛查的理由并不明确
 Shutterstock" width="600" height="400">
Shutterstock" width="600" height="400">
上周,演员瑞安·雷诺兹和罗伯·麦克尔亨尼发布了一份他们做结肠镜检查的视频鼓励他人接受筛检。手术在这两名45岁的男性身上发现了息肉。
去年,美国更新指引推荐肠癌筛查开始于45岁,以响应肠癌发病率上升在年轻的人.
曾经有过呼吁澳大利亚效仿美国,降低筛查年龄,从目前的50岁开始。那么我们应该效仿吗?
澳大利亚如何筛查肠癌?
成立于2006年澳大利亚国家肠癌筛查计划每两年为所有50至74岁的人提供免费检查。
澳大利亚人在50岁后的几周会收到一封收集两个粪便样本的测试套件然后放进自封袋送到实验室进行检测。
实验室使用免疫化学粪便潜血测试来寻找粪便中的血液痕迹,这可能表明癌症.大多数人的检测结果都是阴性,然后他们会被邀请每两年再次检测一次,直到他们74岁。
少数得到阳性结果的人将被要求去看他们的全科医生。全科医生很可能会把他们介绍给专科医生结肠镜检查在那里,一根带有摄像头的细塑料管被用来寻找出血的原因。
如果发现任何息肉(附着在肠壁上的小生长物),在结肠镜检查时将其切除。息肉在成人中很常见,通常是无害的,但有些可能发展成癌症。
雷诺兹的视频中完全没有提到便便测试,尽管这项测试在美国和澳大利亚都被推荐用于筛查。相反,它直接跳到结肠镜检查。
这段视频有助于提高人们对肠癌或结直肠癌筛查的潜在益处的认识。这可能会增加50-74岁人群的吸收率,目前吸收率很低。
但是,随着澳大利亚全科医生Vyom Sharma指出在美国,该视频往往夸大了筛查的潜在好处,而忽略了潜在的危害。
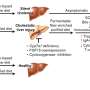
肠癌按年龄组划分
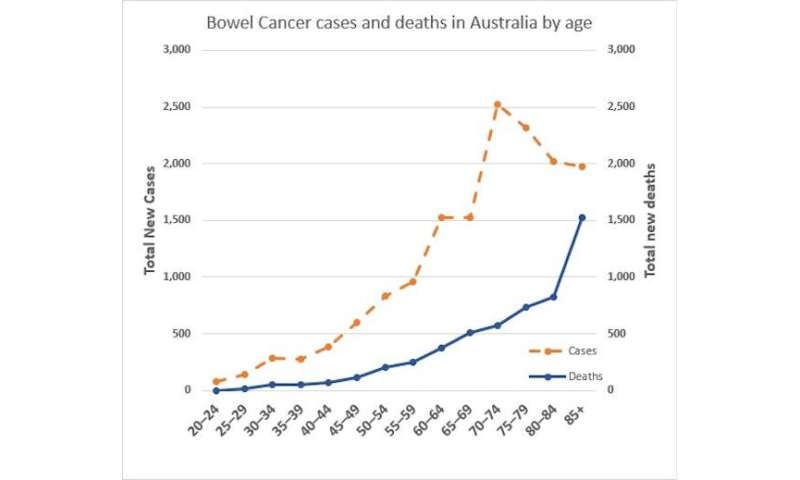
在50岁及以上的人群中,肠癌的发病率已经上升随着时间的推移而减少.这可能是由于发现和切除癌前肠息肉,以及减少风险因素就像人口中吸烟的人数一样。
但最近肠癌的病例每年都有2-9%的相对增长50岁以下人士.
尽管有了相对的增长,实际的数字肠癌的诊断和死亡50岁以下人群的死亡率远低于50岁以上人群。
(70岁以后患癌症的人数减少是因为老年群体的人数减少了)。
其他国家怎么做?
许多国家就像我们在澳大利亚做的那样,在50岁时开始筛查,但有些人在更老的时候开始筛查。爱尔兰和芬兰的起始年龄都是60岁,英格兰和威尔士也是如此,直到去年,起始年龄是60岁降低至50.
许多国家在40多岁时就开始筛查:意大利从44岁开始筛查,而中国、日本和奥地利从40岁开始筛查。
更年轻的开始有什么好处和坏处?
50岁以下的人患肠癌的风险要比50岁以上的人低得多。这意味着需要对更多的人进行筛查,以发现一个人患有(渐进性)癌前息肉或早期癌症。
更多的人可能会有不必要的结肠镜检查.有些人会假警报在那里,粪便测试呈阳性,但结肠镜检查显示正常。对于其他人,结肠镜检查会发现一个或多个本来不会造成任何伤害的息肉但现在意味着人会有监视结肠镜检查在可预见的未来。
不必要的结肠镜检查有风险并发症这浪费了医疗资源,而且可能会使确实需要手术的患者的等候时间变长。
美国改变了从45岁开始工作的指导方针建模评估潜在的好处降低起始年龄的危害和成本。
所有模型都发现,扩大该项目可能会以可接受的成本(包括结肠镜检查和其他程序的下游卫生系统成本)防止一些人死于结直肠癌。
然而,也有一些注意事项。所有模型都假设100%的筛查依从性。这距离澳大利亚计划的实际遵守还有很长的路要走(2018-2019年44%).
另外,只一个模型考虑到这个事实许多肠息肉是不进展的不要变成癌症。该模型发现,扩大筛查项目带来的净收益更小,也更不确定。
最后,所有模型都假设,如果不进行治疗,前体病变和结直肠癌在年轻人群中的表现与在50岁及以上人群中的表现相同,筛查也同样有效。
但有可能50岁以下的结肠直肠癌患者具有更强的侵袭性,从前体病变发展得更快,这将降低筛查早期发现它们的可能性。
最近的一次澳大利亚背景下的建模研究结论是,虽然扩大项目到45岁开始筛查可能是值得的,但对40多岁的人来说,收益与伤害的平衡就不那么有利了。
研究人员建议,更好地利用资源的方法是提高现有项目的依从性,而不是扩大接受筛查的年龄范围。
选择性筛选
在50岁以下发现一些癌症的另一个选择是在更年轻的时候开始筛查高危人群——例如患有癌的人群家族病史或其他风险因素比如炎症肠疾病。
这些高风险人群可能从更年轻的年龄开始筛查中获益更多,因为他们的基线风险(检测前概率)将高于一般人群,假阳性率(以及不必要的结肠镜检查)可能会更低。
事实上,筛选从40岁开始已经推荐在澳大利亚为那些风险较高的人提供服务。
这是基于“等风险”原则:开发的十年风险结肠直肠癌高危人群在40岁时患病(高危人群在35岁时患病),与没有家族史的人在50岁时患病10年的风险相当。
如果国家肠癌筛查计划确实将所有澳大利亚人的开始年龄降低到45岁甚至40岁,独立评估还应计划评估收益、危害和成本。